Richard M. Guillén Z
Médico asistente de la Unidad de Cuidados Intensivos II (UCI 7B) del Hospital Nacional Edgardo Rebagliati Martins (HNERM) EsSalud.
RESUMEN:
Objetivos: Analizar los costos que representan la atención de pacientes con enfermedad terminal en una unidad de cuidados intensivos.
Material y Métodos: Estudio observacional, prospectivo, de análisis de costos. Se registraron los costos directos de 381 pacientes, los costos indirectos se obtuvieron del sistema SISCOS. Se determinó la edad, APACHE 2, días de ventilación mecánica, estancia hospitalaria, y costos de estancia hospitalaria de los pacientes terminales y no terminales en forma comparativa, también la incidencia de la enfermedad terminal, mortalidad, costos por grupo actividades; finalmente se comparó los costos, días de ventilación mecánica y mortalidad por estratificación de APACHE 2.
Resultados: Durante el 01 de diciembre del 2004 al 30 de noviembre del 2005 se registraron todos los pacientes que ingresaron a la UCI-7B para las variables descritas. La incidencia de enfermedad terminal fue de 15.5%; la edad, APACHE 2, días de ventilación mecánica y costos día de estancia fue significativamente mayor para los enfermos terminales, los costos directos representaron el mayor gasto de hospitalización; la mortalidad de los pacientes terminales fue del 72.9 % y los no terminales de 18.6 %; el costo- efectividad fue de 54,209.75 y 16,070.34 soles/paciente respectivamente. La mortalidad fue mayor en los pacientes terminales con una similar estratificación de APACHE 2.
Conclusiones: Pacientes con enfermedad terminal hospitalizados en la Unidad cuidados intensivos, con igual store de gravedad de enfermedad, tienen mayor mortalidad que los no terminales y peor costo-efectividad.
INTRODUCCIÓN
Habitualmente los pacientes terminales no reciben soporte avanzado de vida, ni siquiera tratamientos conservadores, limitándose en la mayoría de veces a medicina paliativa. Sin embargo estos enfermos siguen siendo hospitalizados en Unidades de Cuidados Intensivos (UCI); presentando tasas elevadas de mortalidad; al margen de ser sometidos a una serie de procedimientos incómodos, agresivos y costosos, privándolos de la presencia de sus familiares, y en la mayoría de veces sedados no pudiendo determinar su voluntad (22).
Existen recomendaciones de diferentes organizaciones en diferentes países sobre prioridad en la hospitalización en las UCI, sin embargo todos están de acuerdo que la única justificación para que una persona sea sometida a las condiciones potencialmente inhóspitas de la UCI es que su proceso sea recuperable. Dentro de esta priorización de hospitalización en cuidados críticos se considera al enfermo terminal en el último lugar por su pobre expectativa de vida
Uno de los principios básicos para la aplicación de la ética médica; el de Justicia hace referencia a la equidad y a la eficiencia; lo que conlleva al control de los recursos destinados a la salud y exige que se inviertan con preferencia en objetivos donde se pueda obtener mayor beneficio; al mismo tiempo; sean gestionados no sólo con criterios de eficacia, sino también de eficiencia, es decir, alcancen resultados óptimos con el menor costo. Es precisamente en este último punto la tendencia actual de la medicina, cual es seleccionar las terapias más adecuadas para obtener el mejor beneficio y restringir aquellas que no tendrían mayor utilidad sobretodo en pacientes con pobre pronóstico.A pesar de estos principios antes referidos la comunidad médica mundial se ha dividido en dos posturas acerca de cómo actuar frente a un paciente al final de la vida; y que son opuestas entre sí, unos defienden la posición que mientras haya vida hay esperanza, y por lo tanto, deben utilizarse todos los recursos terapéuticos, sin excepción, en el intento de retrasar la muerte y permitir alguna remota posibilidad de recuperación. Por otro lado, están los que consideran que, aún siendo la vida el bien más importante con que contamos, no tiene un valor absoluto y que cuando las expectativas de recuperación se presentan como remotas e improbables, es razonable limitar el esfuerzo terapéutico y retirar o dejar de instaurar medidas extraordinarias de soporte vital, que en estas situaciones se comportan como medios para retrasar la muerte en lugar de prolongar la vida (8).
La mayoría de pacientes en estado final de su enfermedad fallecen durante su hospitalización; sin embargo el mantener un paciente en estas circunstancias en UCI demanda la utilización de recursos de muy alto costo (1)(9) (10)(15)(21)(23). De ahí el interés en determinar y analizar los costos en cuidados intensivos que permitan conocer las terapias inefectivas desde el punto de vista clínico y financiero en aquellos pacientes próximos a morir (18).
El presente trabajo de investigación, ha sido motivado por la problemática que existe en como enfocar el manejo de los pacientes en estado agónico en nuestro hospital en relación a la utilización de recursos, ya que muchos de ellos resultan inefectivos.
El paciente críticamente enfermo representa un gran costo a la institución, por eso es necesario determinar si los recursos empleados están siendo bien utilizados; siendo de gran importancia identificar a los pacientes en los cuales sería inútil terapias altamente sofisticadas como las que se brindan en la UCI. Esto permitiría dirigir la utilización de los recursos en brindar una atención que mejore la calidad de vida en el poco tiempo que les queda por vivir.
Por otro lado este estudio intenta crear información para que el personal de UCI conozca y diferencie las medidas terapéuticas y cuidados generales más efectivos de acuerdo a la condición del paciente.
METODOLOGÍA
Estudio observacional, prospectivo, de análisis de costos. La muestra fue constituida por todos los pacientes hospitalizados en la UCI 7B del HNERM en el periodo comprendido entre el 1 de diciembre del 2004 al 30 de noviembre del 2005.
Criterios de Inclusión: Todos los pacientes que ingresaron a la UCI 7B del HNERM en el período de estudio.
Criterios de Exclusión: Todos los pacientes que fueron transferidos a otra unidad de terapia crítica del hospital o de otro hospital.
Criterios de Enfermedad terminal: Se consideró como enfermedad o terminal a los pacientes que según su historia Clínica reunían los criterios de selección para ser beneficiarios de Hospicio del programa Medicare de los Estados Unidos de Norteamérica. También se consideró como enfermo terminal a pacientes con algún tipo de neoplasia avanzada no tributaria de tratamiento oncológico.
La recolección de datos se hizo en una base de datos de costos de los pacientes hospitalizados en el periodo comprendido entre diciembre del 2004 a noviembre del 2005 así como otros datos de filiación como score de severidad de enfermedad APACHE 2 (14), prioridad de hospitalización, escala de actividad física de Barthel (16)
(20), condición de enfermedad terminal, diagnóstico de ingreso, y otros datos de filiación.
Estimación de los Costos.- Para determinar los costos de atención de cada paciente durante su estancia en UCI se utilizó la metodología del costeo tradicional por absorción.
Para los costos directos de la atención del paciente en la UCI se asignaron los costos correspondientes a la utilización de medicamentos, insumos y procedimientos realizados en UCI. Para los costos indirectos administrativos, de personal, servicios generales, servicios de apoyo, farmacia; y terceros.
La valorización de los costos directos se hizo tomando como referencia la base de datos de la Oficina de Costos de la Red Asistencial Rebagliati; así mismo los costos indirectos fueron tomados del reporte mensual correspondientes a diciembre del 2005 de la oficina de costos del HNERM a través del sistema informatizado SISCOS.
Se hizo un análisis de costos comparativo entre los pacientes sobrevivientes y fallecidos estratificándolos por la severidad de la enfermedad de acuerdo al escore APACHE 2. Para determinar si existe diferencia en las características demográficas, severidad de enfermedad, estancia, costos, actividades médicas se utilizó la prueba no paramétrica de U de Mann Whitney. La relación entre variables cualitativas y cuantitativas fue analizada con la prueba de Chi cuadrado.
RESULTADOS
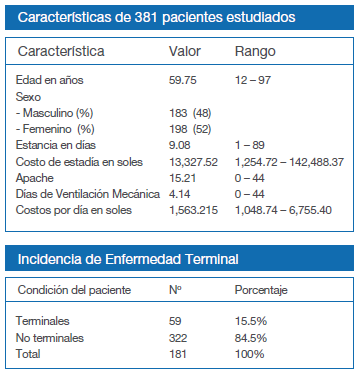
La incidencia de pacientes con enfermedad terminal alcanzada en el año de estudio fue de 15.5%.
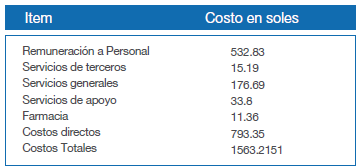
Dentro de los costos totales de la atención de los pacientes en UCI, los costos directos son los que predominan.
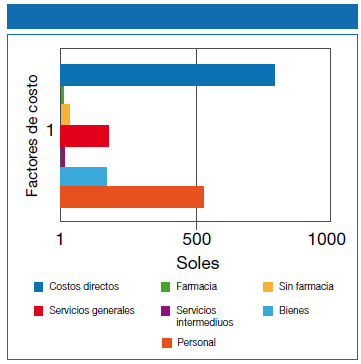
No hubo diferencia entre los costos diarios por la condición de enfermedad terminal.
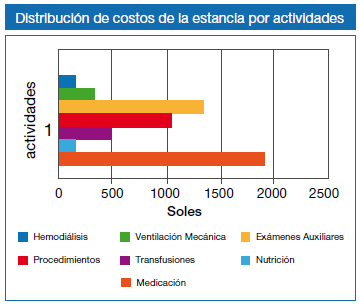
Los mayores costos están representados por la medicación, seguida de los exámenes auxiliares y los procedimientos. No existe diferencia en los costos por actividad entre los pacientes con y sin enfermedad terminal.
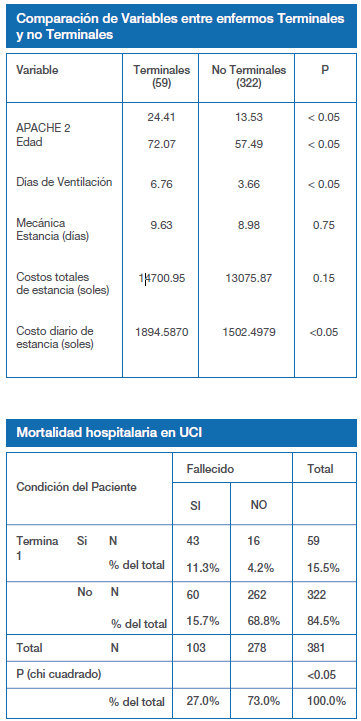
La mortalidad global de la muestra es de un 27.0%. Existe asociación entre el factor de riesgo enfermedad terminal y la mortalidad hospitalaria en UCI; es decir que existe una relación directa entre la mortalidad y la cantidad de pacientes terminales en UCI. La mortalidad de los pacientes terminales hallada en el estudio es de 72.9 % y de los no terminales es de 18.6 %.
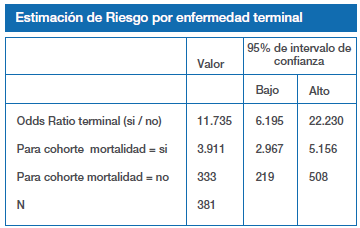
Los pacientes con enfermedad terminal tienen 4 veces más probabilidad de morir que aquellos que no tienen esta condición.
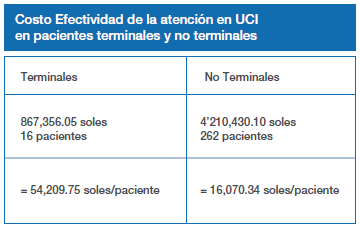
La efectividad hospitalaria de atención en UCI de los enfermos terminales es de 54,209.75 soles por paciente superviviente al alta a diferencia de los no terminales que sólo es de 16,070.34 soles/paciente.
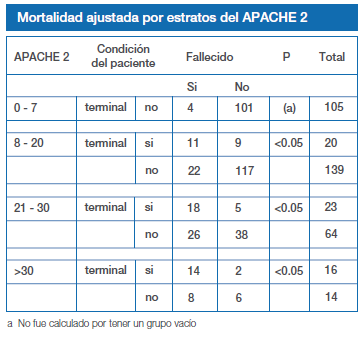
La mortalidad en los pacientes con enfermedad terminal siempre es mayor incluso cuando de les compara en segmentos de similar gravedad en la escala de APACHE 2 con diferencias significativas
DISCUSIÓN
El los servicios de hospitalización y sobre todo en las áreas críticas son los lugares donde se utiliza la mayor cantidad de recursos; en este estudio se determinó que los costos de la atención de un paciente en UCI pueden llegar a ser de 142,488.37 soles, con un costo promedio de estancia de 13,327.53 soles (US $ 4,113.43 dólares). En un estudio epidemiológico en Estados Unidos realizado por Angus y col., se encontró que el costo de la estancia era de US $ 17,914 dólares por estadía en UCI en los pacientes con enfermedad terminal, considerando como enfermedad terminal a todos los pacientes que fallecieron en esta área (1); la diferencia marcada de costos entre una Unidad de Cuidados Intensivos norteamericana y la nuestra se debe a muchas razones que va desde los derechos de los fármacos patentados hasta una mayor remuneración del personal.
Durante el transcurso de los años se han venido dando normas y recomendaciones en relación a los criterios de hospitalización en UCI, sin embargo las realidades sociales, políticas y legislativas varían en los diferentes países; mientras en algunos existen normas claras de quien debe y quien no debe hospitalizarse en UCI como por ejemplo en los Estados Unidos donde existe el sistema de salud Medicare en el cual los pacientes con criterios de enfermedad terminal son atendidos en hospicios; si bien es cierto que estos criterios se están revisando periódicamente para revalidarlos, en la actualidad son una guía de suma utilidad (7). La situación es diferente en nuestro país donde no existe una política de atención del enfermo terminal; así también existe un vacío legal en relación a quienes son pacientes terminales, quien los califica y que debe hacerse con ellos, lo cual no permite tomar decisiones de limitación de esfuerzo terapéutico (LET) a nuestros médicos obteniéndose incidencias de enfermedad terminal en UCI tan altas como las encontradas en nuestro estudio.
Al hacer el análisis de los costos en relación a sus diferentes componentes se observó que los costos directos son los más elevados lo cual está en relación a la gran cantidad de actividades médicas que se realizan en las unidades de cuidados intensivos, este distribución es similar tanto para los pacientes con enfermedad terminal, como para los no terminales; sin embargo una discreta mayor proporción en los costos directos en los pacientes terminales estaría en relación a una mayor actividad médica, es decir a una mayor utilización de recursos como fármacos, laboratorio, rayos x, etc. debido a que este tipo de pacientes por la variedad de disfunciones orgánicas crónicas el manejo se hace más complejo (28).
La diferencia significativa hallada en el costo diario de la estancia en UCI entre los dos grupos de pacientes pudiera haber sido mayor si se hubiese realizado un costeo basado en actividades asignando otros costos comprendidos en otros sectores o bloques a las actividades en forma individualizada por paciente, como por ejemplo las horaspersonal de UCI entre otros. Esta metodología denominada también como costeo ABC se viene aplicando en diversas unidades de cuidados intensivos obteniéndose mejores resultados que el costeo tradicional lo cual permite un mejor análisis de costos por patología (6). En relación a los costos por estancia si bien es cierto que se mantiene esta diferencia, ésta no alcanza significancia estadística debido a que en nuestro estudio sólo se consideró como enfermo terminal al paciente que previamente al ingreso a UCI ya tenía estos criterios de acuerdo a las guías del Medicare para pacientes tributarios de Hospicios (29); a diferencia del estudio de Angus donde consideró como enfermo terminal al paciente en sus días finales de vida, sin considerar su estado de salud basal; es decir directamente relacionado a la muerte en si en UCI, visto de esta última manera las diferencias pueden ser sumamente marcadas como son referidas en dicho estudio donde el promedio de hospitalización en UCI del paciente terminal fue de US $ 24,541 y US $ 8,548 para el paciente no terminal.(1)
Una tendencia similar a la anterior está dada también por la mayor cantidad de días de ventilación mecánica en los enfermos terminales, explicable porque ésta actividad representa uno de los principales costos en UCI. Estas diferencias también pueden ser explicadas por las diferencias en edad y escore de severidad de enfermedad APACHE 2. Esta tendencia también ha sido observada en otro estudio cuando se evaluó a un grupo de pacientes con infarto cerebral incapacitante, los cuales requirieron ventilación mecánica prolongada con una elevada mortalidad sin una mejora en la calidad de vida (19).
Otro de los indicadores importantes en salud es la mortalidad; el hecho de ser un hospital de referencia, explica el elevado porcentaje de mortalidad hospitalaria encontrado en la UCI durante el período de estudio, cifra que alcaza el 27.0%; llegando a un 72.9 % en el grupo de pacientes terminales; sin embargo esta cifra podría ser mayor ya que sólo se ha considerado la mortalidad al alta de UCI y no al alta hospitalaria; y mejor aún sería, considerar la mortalidad a los seis meses o al año del alta del hospital; ya que de esta manera se evalúa mejor la efectividad de los cuidados intensivos recibidos (26)(27). Visto de otra manera la condición de estado terminal aumenta en 4 veces la posibilidad de morir en UCI.
En vista de que no se hizo el seguimiento al alta del hospital no se realizó el análisis costo efectividad desde el punto de vista de la economía de la salud, con los indicadores que evalúan la calidad de vida y la discapacidad (QALY y DALY) (25); pero sí se hizo el análisis costo efectividad desde el punto de vista hospitalario, pudiéndose apreciar que los costos globales de la atención de todos los pacientes en estado terminal para lograr la sobrevida de uno de ellos triplica a los pacientes sin esa condición, pudiendo ser esta diferencia mayor considerando una vez más que el cálculo sólo se hizo al alta de UCI y no al alta hospitalaria.
En lo referente al análisis de los costos por actividades médicas no se encontró diferencias significativas entre ambos grupos; ya que el criterio e intención de tratamiento no depende de la condición de terminalidad de la enfermedad sino de su gravedad. El conocimiento por parte del personal médico sobre la condición de salud pre hospitalaria del paciente, es decir si se conoce con antelación que el paciente por su enfermedad terminal tiene un pronóstico malo; permitiría establecer políticas de atención que va desde la limitación de recursos sobre todo aquellos que no comprometan directamente la salud del enfermo, como podrían ser los exámenes auxiliares y algunos procedimientos, hasta el caso extremo que es limitación del esfuerzo terapéutico (LET), es decir una vez determinado el estado terminal del paciente, no aumentar medidas adicionales o ir retirándolas (24); estas políticas de manejo del paciente terminal se viene aplicando en otros sistemas de salud; como es el caso de Detroit, EEUU, donde un enfoque proactivo, es decir medidas de LET logró disminuir la estancia en UCI, acortó el tiempo entre la identificación del pobre pronóstico y la indicación de órdenes de no reanimación, disminuyó el uso de recursos no beneficiosos y los costos de cuidados en general; así mismo mejoró el confort para el paciente y el soporte psicoemocional para la familia (4)(11). Otro similar caso es el del Sistema de Cuidados de Salud de Veteranos de Palo Alto, EEUU; que mediante un sistema de medición de cuidados potencialmente inefectivos está identificando aquellas actividades fútiles en el manejo de los pacientes críticos y calculando la disminución de los costos que lograrían con esta metodología (5). En Canadá también hay iniciativas para limitar las actividades consideradas inútiles cuando se trata de enfermos al final de la vida (9)(10). A pesar de estas iniciativas en la limitación de los costos, aún existen aspectos legales que no permiten guías consensuadas de cómo actuar ante esta problemática (17)(18).
Otro de los problemas en el análisis de costos en UCI es la disimilitud de las poblaciones, en este caso se hace más difícil por el compromiso avanzado de enfermedad crónica de los pacientes con enfermedad terminal. Uno de los factores que puede confundir en el análisis es la diferencia en la severidad de la enfermedad, ya que se asume que los pacientes terminales tienen un peor estado de salud y por lo tanto un score APACHE 2 más elevado; sin embargo cuando se hizo el análisis por estratos de gravedad en tres segmentos comparables, si bien es cierto no se encontró diferencias significativas en los costos diarios de la estancia; si hubo diferencias en los días de ventilación mecánica en el grupo de pacientes con un APACHE 2 entre 21 y 30 puntos, recibiendo más días de ventilación los pacientes terminales que los no terminales (8.6 días y 5.5 días respectivamente); en el segmento de mayor severidad (> 30 puntos) los enfermos terminales tuvieron menos días de ventilación mecánica probablemente a una mortalidad más temprana por su estado severo de enfermedad sin embargo esta diferencia
no alcanzó niveles significativos.
En relación a la mortalidad ajustada al APACHE 2 por segmentos de la misma manera que se hizo para el análisis de los costos, encontramos que en los tres grupos comparables para enfermedad terminal y sin ella, las diferencias alcanzaron niveles significativos. La importancia de este hallazgo radica en que el escore APACHE 2 no predijo de la misma forma al paciente terminal que al no terminal. Este hecho ha sido también observado por Atkinson y col. quienes proponen modificación del APACHE 2 para hacer predicciones diarias y poder identificar en forma temprana que pacientes sería inútil mantener la terapia intensiva (2).
En este estudio hemos querido mostrar algo que a simple vista pareciera lógico, que algunos pacientes con patologías crónicas, progresivas e irreversibles no debieran ingresar a UCI, ya que los costos hospitalarios para su manejo son muy elevados y los beneficios realmente son escasos; sin embargo la importancia de este trabajo de investigación ha sido cuantificar este problema para darnos cuenta que nuestros sistemas de salud están desfasados en relación a las tendencias actuales en donde se usa nuevos estándares de calidad y eficiencia con la finalidad de una adecuada asignación de recursos lo que conllevara en primer lugar a la satisfacción del paciente y una mejor distribución de la salud haciéndola más equitativa.
Uno de los mayores retos para los sistemas de salud pública del mundo son las evaluaciones económicos en cuidados críticos, aun no hay acuerdos en que forma de costeo o en que método de análisis económico es el más adecuado para estos servicios; a pesar de ello existen grupos de trabajo en este tema y que periódicamente van dando recomendaciones al respecto (25).
Existen diversas iniciativas sobre todo en países del primer mundo en como evitar la utilización de recursos improductivos en pacientes críticos, algunos de ellos con muy buenos resultados como son la elaboración de guías de manejo en pacientes terminales, directivas avanzadas de vida, grupos de trabajo de análisis económico en UCI, soporte psicoemocional para el paciente y sus familiares, estandarización de terapias de acuerdo a medicina basada en evidencias, creación de servicios de cuidados paliativos, etc. Estas iniciativas no sólo han tenido éxito desde el punto de vista económico, sino también desde el punto de vista ético y social. Es tiempo de enfrentar en forma directa esta problemática, de no hacerlo en un futuro cercano las necesidades de unidades de cuidados intensivos se incrementaran drásticamente; y no precisamente para la recuperación de la vida sino para la prolongación de la muerte.
CONCLUSIONES
Nuestros resultados comprueban que pacientes con criterios de enfermedad terminal fueron hospitalizados en UCI, representando el 15.5% del total de pacientes; esta atención representó mayores costos que aquellos que no tuvieron esta condición; así mismo, la mortalidad de estos pacientes al alta de UCI alcanzó el 73 %, dicha mortalidad no estuvo relacionada con la severidad de la enfermedad, sino con la propia condición de enfermedad terminal.
BIBLIOGRAFÍA
Angus DC, Barnato AE, Linde-Zwirble WT, Weissfeld LA, Watson RS, Rickert T, Rubenfeld GD; Robert Wood Johnson Foundation ICU End-Of-Life Peer Group. Use of intensive care at the end of life in the United States: an epidemiologic study.. Crit Care Med. 2004 Mar;32(3):638-43.
Atkinson S, Bihari D, Smithies M, Daly K, Mason R, McColl I Identification of futility in intensive care.. Lancet. 1994 Oct 29;344(8931):1203-6.
Castillo A. Declaración de ética de la Federación Panamericana e Ibérica de Medicina Crítica y Terapia Intensiva.. Intensivos. 2000 Dic 2(3): 32-33.
Campbell ML, Guzmán JA. A proactive approach to improve endof- life care in a medical intensive care unit for patients with terminal dementia.
Crit Care Med. 2004 Sep;32(9):1839-43.
Cher DJ, Lenert LA. Method of Medicare reimbursement and the rate of potentially ineffective care of critically ill patients.. JAMA. 1997 Sep 24;278(12):1001-7.
Edbrooke DL, Hibbert CL, Kingsley JM, Smith S, Bright NM, Quinn JM. The patient-related costs of care for sepsis patients in a United Kingdom adult general intensive care unit.
Crit Care Med. 1999 Sep;27(9):1760-7.
Fox E, Landrum-McNiff K, Zhong Z, Dawson NV, Wu AW, Lynn J. Evaluation of prognostic criteria for determining hospice eligibility in patients with advanced lung, heart, or liver disease. SUPPORT Investigators. Study to Understand Prognoses and Preferences for Outcomes and Risks of Treatments. JAMA. 1999 Nov 3;282(17):1638-45.
Gómez Rubí. Avances en Medicina Intensiva. Martín Santos,.
Editorial Panamericana. 1999; 273-281.
Hall R, Rocker GM. End-of-Life Care in the ICU, Treatments
Provided When Life Support Was or Was Not Withdrawn. Chest. 2000;118:1424-30.
Hariharan S, Moseley HS, Kumar AY, Walrond ER, Jonnalagadda R. Futility-of-care decisions in the treatment of moribund intensive care patients in a developing country. Can J Anaesth. 2003 Oct;50(8):847- 52.
Heyland DK, Rocker GM, O’Callaghan CJ, Dodek PM, Cook DJ. Dying in the ICU: perspectives of family members. Chest. 2003 Jul;124(1):392-7.
Hodde NM, Engelberg RA, Treece PD, Steinberg KP, Curtis JR. Factors associated with nurse assessment of the quality of dying and death in the intensive care unit. Crit Care Med. 2004 Aug;32(8):1648- 53.
Kelley MA, Angus D, Chalfin DB, Crandall ED, Ingbar D, Johanson W, Medina J, Sessler CN, Vender JS. The critical care crisis in the United States: a report from the profession. Chest. 2004 Apr;125(4):1514-7 Knaus WA, Draper EA, Wagner DP, Zimmerman JE. APACHE II: a severity of disease classification system. Crit Care Med 1985 Oct;13(10):818-29.
Loes O, Smith-Erichsen N, Lind B. Intensive care: cost and benefit. Acta Anaesthesiol Scand Suppl 1987;84:3-19.
Loewen SC, Anderson BA. Reliability of the Modified Motor Assessment Scale and the Barthel Index. Phys Ther. 1988 Jul;68(7):1077-81.
Luce J, Alpers A .Legal Aspects Of Withholding And Withdrawing Life Support From Critically Ill Patients In The United States And Providing Palliative Care To Them. Am J Respir Crit Care Med. 2000 Dec;162(6):2029-32.
Luce J, Rubenfeld GD. Can Health Care Costs Be Reduced by Limiting Intensive Care at the End of Life? Am. J. Respir. Crit. Care Med., Volume 165, Number 6, March 2002, pp 750-54.
Mayer SA, Copeland D, Bernardini GL, Boden-Albala B, Lennihan L, Kossoff S, Sacco RL. Cost and outcome of mechanical ventilation for life-threatening stroke. Stroke. 2000 Oct;31(10):2346-53.
Mahoney FL Wood OH, Barthel DW. Rehabilitation of chronically ill patients: the influente of complications on the final goal. South Med J 1958:5 1: 605-609.
Mularski RA, Osborne ML. End-of-life care in the critically ill geriatric population. Crit Care Clin. 2003 Oct;19(4):789-810, viii. Pacín J. Orden de no Resucitación. Intensivos. 1999 Jun, 1(1): 28- 32.
Power M, Chelluri L. Critical illness in the elderly: survival, quality of life, and costs. Crit Care Med. 1999 Dec;27(12):2829-30. Prendergast TJ, Luce JM. Increasing incidence of withholding and withdrawal of life support from the critically ill. Am J Respir Crit Care Med. 1997 Jan;155(1):15-20.
Report from the Second American Thoracic Society Workshop on Outcomes Research. Understanding Costs and Cost-Effectiveness in Critical Care . . Am. J. Respir. Crit. Care Med., Volume 165, Number 4, February 2002, 540-550.
Ridley S, Biggam M, Stone P. A cost-benefit analysis of intensive therapy. Anaesthesia 1993;48 (1):14-9.
Shiell AM, Griffiths RD, Short AIK, et al. The costs and outcome of adult intensive care. York: University of York, Centre for Health Economics 1990.
Singer M, Myers S, Hall G, Cohen SL, Armstrong RF. The cost of intensive care: a comparison on one unit between 1988 and 1991. Intensive Care Med 1994;20(8):542-9.
The National Hospice Organization. Medical guidelines for determining prognosis in selected non-cancer diseases. Hosp J. 1996;11(2):47-63.
Yu W, Ash A, Levinsky N, Moskowitz M, Intensive Care Unit Use and Mortality in the Elderly. J Gen Intern Med. 2000 Feb;15(2):97-102.

Comentarios recientes